Aunque el COVID-19 puede afectar otros órganos como el riñón, el hígado o el sistema circulatorio, lo más frecuente es que dañe el pulmón. En los casos más graves puede generar secuelas.
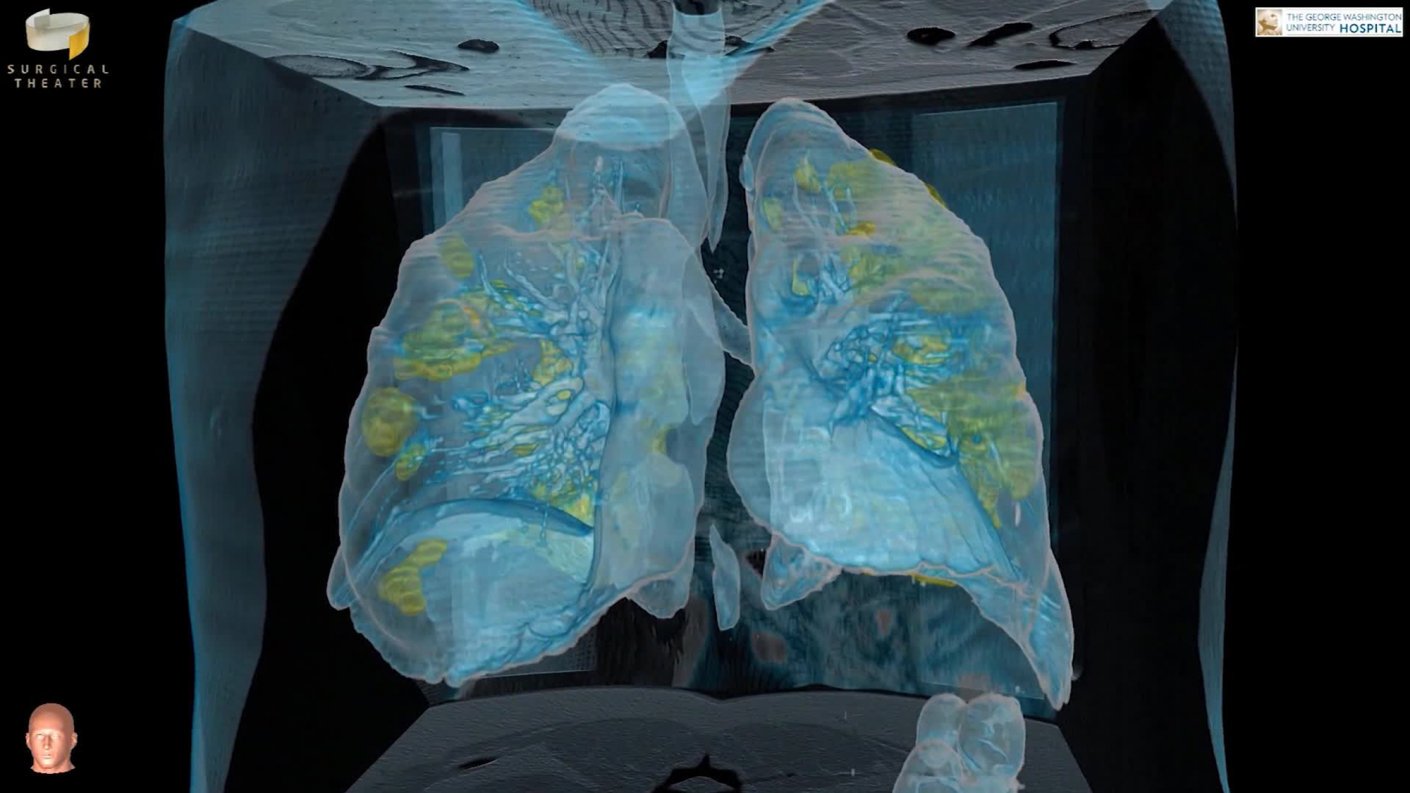
Desde que se inició el coronavirus en China, específicamente en Wuhan en diciembre, hemos aprendido más que nunca sobre la marcha. De a poco han ido apareciendo nuevos síntomas y hemos visto que afecta de manera muy distinta a las personas.
"Hay veces que el virus llega al pulmón y no ingresa a hacerte daño. Algo que puede suceder muchas veces con los niños, donde sólo se genera una inflamación, por ejemplo. Pero cuando se genera una neumonía o un cuadro respiratorio grave, es ahí cuando el paciente puede evolucionar mal", explica el Dr. Pablo Brockmann, broncopulmonar de la Red Salud UC.
En primer lugar, el virus tiene una afinidad con un receptor que está en el epitelio bronquial. En otras palabras, la mucosa que recubre los bronquios. Ahí se pega al aparato respiratorio, entra y produce daño.
Uno que, según explican los expertos, es variable: puede provocar desde una bronquitis, o pasar desde una inflamación a una neumonía, e incluso, terminar generando un daño pulmonar grave.
"El objetivo es en el fondo tratar de defendernos. La respuesta inflamatoria que monta el organismo, producto de la infección viral, hace que el pulmón también se inflame, se infiltre y se llene de células. Y al llenarse de células el pulmón, llama a más células", explica el Dr. Jorge Jorquera, médico broncopulmonar del Centro Respiratorio de la Clínica Las Condes.
Lee también: Experto dice que carga viral del SARS-CoV-2 es 100 veces menor en Europa: “Es como si hubiese envejecido”El experto, además, señala que es muy importante el proceso que viene después, el de cicatrización: "Si el daño del virus es muy intenso o la respuesta del organismo es muy intensa, puede producir daño a nivel del pulmón. Dependiendo de eso, el paciente puede requerir mucho más tiempo de oxígeno para poder mantener tu organismo y tener una hospitalización más prolongada".
Cuando los mecanismos de inflamación inicial son muy intensos, donde el paciente no puede respirar, a pesar del apoyo con oxígeno o ventilación no invasiva, se pasa a la entubación con un respirador para sobrepasar el cuadro agudo.
Además, el Dr. Jorge Jorquera, advierte que en ocasiones los vasos del pulmón se pueden inflamar. "Eso hace que los vasos se coagulen. Ahí se pueden producir trombos a nivel del pulmón, donde los pacientes incluso pueden fallecer por esa causa. O que el mecanismo de reparación sea más lento o incluso crónico", dice.
Sin embargo, llama a la calma y destaca que esto sucede a un porcentaje muy pequeño de personas.
Paciencia, eso es lo que ha aprendido a cultivar estos días María José Arancibia, quien lleva 13 días hospitalizada. El 30 de mayo acudió a la Urgencia de La Clínica Las Condes. Presentaba fiebre, tos, y le costaba respirar. Su marido tenía coronavirus, por lo tanto, sabían de lo que se podía tratar.
El mismo día fue hospitalizada, explica que el esfuerzo que ella puso para ahora estar estable fue clave: "No alcancé a necesitar ventilador mecánico, porque le puse empeño. Para no llegar ahí. No quería quedar inconsciente".
Lee también: Mascarillas subieron de $15 a $800: Denuncian sobreprecio de hasta 5.300% en insumos básicos contra el COVID-19Además de los medicamentos que le dieron, siguió todo el trabajo respiratorio que le indicaban, como por ejemplo dormir boca abajo: "Cuesta, porque uno siente la presión en el pecho, pero se supone que así se pueden descongestionar los pulmones".
María José no sabía que el proceso podía ser tan lento, y reconoce que le ha costado controlar la ansiedad. "Lo único que quiero es volver a la casa, para eso me están apoyando sicólogos. Pero los pulmones ya están mucho mejor, faltan que bote las secreciones que aún quedan". Le han dicho que podría estar ahí unos ocho días más y teme a lo que puede venir después. Según le han explicado la recuperación puede ser lenta.
Si en algo coinciden los especialistas es en que la recuperación de este virus en algunas personas puede ser lenta y que, además, es posible que deje secuelas. Aunque todo depende de cada caso:
"La gente se queja de muchas molestias, que puede ser tos, falta de aire, ahogos. Pero el porcentaje que puede quedar con un daño en el pulmón se concentra fuertemente en el grupo de pacientes que evoluciona con la enfermedad más grave, quienes estuvieron hospitalizados. Y en ese grupo hay un riesgo mayor de que haya un daño pulmonar permanente, que puede ser de magnitud menor", detalla el Dr. Jorge Jorquera, médico broncopulmonar del Centro Respiratorio de la Clínica Las Condes.
Lee también: Estudio revela que 15% de contagiados con COVID-19 en Chile sale a trabajar más de una vez a la semanaAunque habrá que someterse a controles médicos, si el caso lo amerita, generalmente no impacta la función de las personas. Eso significa que van a poder seguir haciendo deporte o actividad física como lo ha hecho habitualmente. Pero advierte que la gente puede quedar con molestias: "No van a quedar como antes del coronavirus por un tiempo. Eso pueden ser desde tres semanas a incluso un par de meses".
Lamentablemente, no hay muchas recomendaciones. Pablo Brockmann, médico broncopulmonar de la Red Salud UC, señala que "desde la convalecencia, conviene tomar mucho líquido, tratar de mantenerse activo y comer saludablemente". Además, enfatiza en que hay que avisar al doctor si es que reaparecen síntomas y no usar medicamentos para intentar poner fin a las molestias.
